診療案内
MEDICAL
白内障
白内障とは
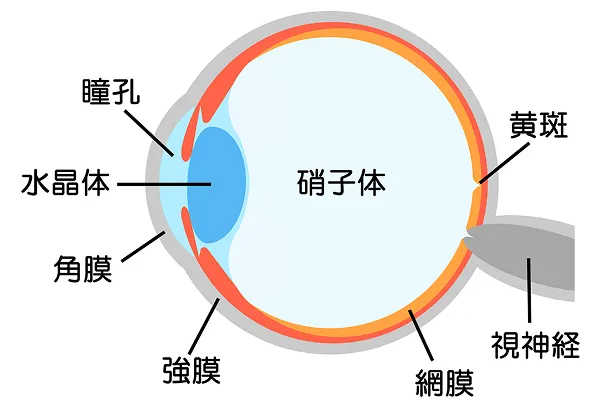
白内障は、主に加齢を原因として、カメラでいうレンズの役割を果たしている「水晶体」が濁ってしまう病気です。早ければ40歳代で発症し、80歳以上に限るとほとんどすべての人に認められる、私たちにとって身近な目の病気です。
ピントの調整機能が低下するため、視界のかすみやぼやけ、視力低下、物が二重に見えるなどの症状が現れます。
水晶体が濁り、光が通りにくくなります
健康な目
水晶体は透明なので光は網膜に届きよく見えます
白内障の目健康な目
水晶体が濁るので光が網膜に届きにくく見えづらくなります
白内障は治る病気です
白内障は、手術による根本的な治療が可能な病気です。
近年では日帰り手術を実施する医療機関も増えており、広島県福山市の越智眼科昭和町医院でも対応しております。身体への負担も少なく、通常10分程で終わる手術ですので、どうぞ安心してご相談ください。
白内障の初期症状と見え方
初期には、多くのケースで自覚症状はありません。
その後、最初に現れやすい症状としては、視界のかすみ・ぼやけが挙げられます。ただしこの頃もまだ、外見からもほとんど変化が認められません。
かすみやぼやけは、目を酷使した時にも一時的に現れることがあります。かすみ・ぼやけが目を休めても改善しない、何週間も続いているという場合には、一度広島県福山市の越智眼科昭和町医院にご相談ください。
白内障の症状
視界全体のかすみ、ぼやけ
物が二重に見える
夜間の屋外、暗い部屋での見え方が良くない
眼鏡の度数を変えたのに、またすぐ合わなくなった
視力低下
光、太陽がひどくまぶしく感じる
左右の目で見え方が違う
白内障の種類と原因
水晶体は、主にタンパク質と水で構成されています。このタンパク質は、加齢、紫外線などを原因として、少しずつ濁っていきます。この経過を辿って発症するのが、白内障の中でももっとも多い「加齢性白内障」です。
それ以外にもアトピー性皮膚炎や糖尿病を原因する白内障、母親の風疹を原因とする先天性白内障、ケガを原因とする外傷性白内障などがありますが、加齢性白内障が全体の約90%を占めています。
| 白内障の種類 | 原因 |
|---|---|
| 加齢性白内障 | 加齢 |
| 外傷性白内障 | 目のけが など |
| 全身の病気に合併する白内障 | アトピー性皮膚炎、糖尿病 など |
| 併発白内障 | ぶどう膜炎 など |
| 先天性白内障 | 風疹 など |
| その他 | 放射線、薬剤(ステロイド剤) |
白内障を発症しやすい年齢
早い人では、40歳代で白内障を発症します。特に顕著に患者数が増えるのが50歳代からで、発症率は約50%にものぼります。
その後、60歳代で約80%、70歳代で約90%、そして80歳代ではほぼ100%が白内障を発症します。まさに、誰もがいつかは付き合っていかなければならない眼の病気と言えるでしょう。
加齢を主な原因とする白内障ですが、不摂生な生活、喫煙などもリスク因子になると言われています。紫外線を浴びることの多い人も、あわせて注意が必要です。
生活習慣を改善すること、禁煙、サングラスや帽子などによる紫外線の曝露の軽減などが、白内障の予防として考えられます。
白内障の治療
白内障の治療法には、点眼治療と手術があります。
通常、まずは点眼治療を開始し、日常生活に支障が出るようであれば手術を検討します。他の眼の病気を合併することもあるため、少しでもおかしいなと感じた時には、お早めに広島県福山市の越智眼科昭和町医院にご相談ください。
仕事や生活に支障が出ていない初期の場合
点眼治療
視界のかすみやぼやけ、視力低下などがあるけれど日常生活に支障がないという場合には、点眼治療を行います。
ただし、あくまで対症療法であり、白内障の進行を抑えることが目的となります。
仕事や生活に支障が出てきた場合
手術での治療
白内障が進行し、日常生活が出ている場合には、手術を行います。
手術では、濁った水晶体を砕いて取り除き、代わりに人工の眼内レンズを挿入します。広島県福山市の越智眼科昭和町医院では、単焦点眼内レンズだけでなく、多焦点眼内レンズ(老眼手術)も多数ご用意しております。患者様のライフスタイルに合った眼内レンズを選択していただけますので、安心してご相談ください。
緑内障
緑内障とは
緑内障とは、眼圧の上昇などを原因として、視神経が障害される病気です。
国内では中途失明の原因としてもっとも多い病気ですが、早期発見・早期治療をすることで失明を避けることが可能です。治療は早期であるほど得られる効果も高いため、症状に気づいた方はお早めに広島県福山市の越智眼科昭和町医院にご相談ください。
房水と眼圧
角膜と水晶体の間、と虹彩と水晶体の間を満たす透明な液のことを「房水」と言います。眼球の形は、この房水の圧力によって正常に維持されており、この圧力のことは「眼圧」と呼びます。
何らかの原因によって房水の排出が妨げられると、眼球内に房水が溜まり、眼圧の上昇を招きます。
視野障害の進行
初期
視野の中心から外れたところに暗い点が現れますが、通常自分ではなかなか気づけません。
中期
暗い点が拡大し、見えない範囲が大きくなります。
普段は気づかなくても、片目を隠して物を見るなどすれば、気づけることがあります。
後期
見えない範囲が視野全体に広がり、視力も大きく低下します。両目で見ていても日常生活に支障をきたします。
放置していると、最悪の場合には失明に至ります。
緑内障の症状
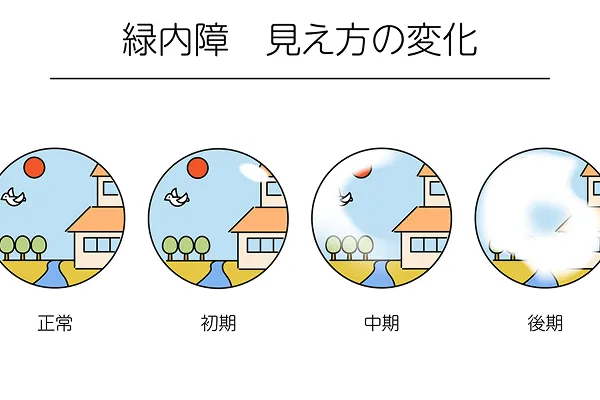
視野の狭窄が緑内障の代表的な症状となります。
ただし、片目で緑内障を発症していても、反対側の目で視野が補われるため、気づかないうちに進行してしまうケースが少なくありません。片目を隠して物を見るなどすれば、早期のうちに発見することが可能です。もちろん、もっとも確実なのは、定期的に広島県福山市の越智眼科昭和町医院で検診を受けることです。広島県福山市の越智眼科昭和町医院であれば、初期の緑内障、緑内障の予備軍まで発見が可能です。
その他、急性緑内障発作では、急激な眼圧上昇が起こるため、目の痛み、吐き気などの症状が見られます。こちらの場合は、すぐに治療を行う必要があります。
緑内障の種類と原因
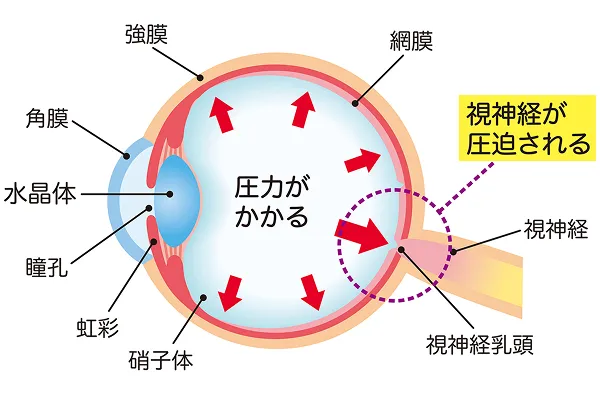
緑内障は、さまざまな原因によって視神経が障害されることで発症します。
その原因によって、緑内障は以下のように分類されます。眼圧の上昇も原因の1つであり、その眼圧は房水の排出が妨げられるなどして、眼の中の房水の量が増えることで高くなります。
原発開放隅角緑内障
房水の出口である線維柱帯が徐々に目詰まりし、眼圧が上昇します。ゆっくりと病気が進行していく慢性の病気です。
正常眼圧緑内障
眼圧が正常範囲(10~21mmHg)であるにも関わらず発症する緑内障です。実は日本人の緑内障の約70%がこの正常眼圧緑内障であり、欧米と比べると全体に占める割合が高くなっています。
原発閉塞隅角緑内障
隅角が狭くなり、ふさがって房水の流れが妨げられ(線維柱帯がふさがれて)、眼圧が上昇します。慢性型と急性型があります。
発達緑内障
生まれつき眼内の水の流れ路が未発達であることから起こる緑内障です。
続発緑内障
外傷、角膜の病気、網膜剥離、炎症、ステロイドホルモン剤の副作用などによって眼圧が上昇し、発症する緑内障です。
緑内障の検査
眼圧検査、眼底検査、視野検査などを行い、診断します。
定期検診などで受けるいずれかの検査で異常があった場合には、再度、広島県福山市の越智眼科昭和町医院で診察を受けるようにしてください。
眼圧検査
眼球の表面に測定器具を当てて眼圧を測る方法(接触式)と、眼球に空気を噴きつけて眼圧を図る方法(非接触式)とがあります。
診断および治療経過において欠かせない検査です。
眼底検査
視神経の状態をみるために、視神経乳頭部を観察します。視神経が障害されている場合、陥凹(へこみ)の形が正常に比べて変形し、大きくなります。緑内障発見のための必須の検査です。
光干渉断層計(OCT)検査
視神経線維の状態を詳しく調べます。光干渉断層計(OCT)は、光を使って非接触で網膜の断面を検査することができる最新の画像診断装置です。
広島県福山市の越智眼科昭和町医院では、初期の緑内障の変化をデジタル解析でとらえられる最新の画像診断装置を導入し、緑内障の早期発見に力を入れて取り組んでいます。
視野検査
視野の欠損(見えない範囲)の存在の有無や大きさから緑内障の進行の具合を判定します。
緑内障の治療
点眼液(目薬)による治療
房水の産生を抑制する点眼液(目薬)、房水の排出を促す点眼液(目薬)などを使用します。
正常眼圧の方でも、眼圧を下げることで緑内障の進行を抑える効果が期待できます。
レーザー治療
レーザー治療SLT(Selective Laser Trabeculoplasty)は低リスクな治療法であり、あらゆる段階での選択肢となります。ただし、効果が得られない場合もあります。
日常生活で気をつけること
- 診断後は、点眼薬(目薬)の投与方法はもちろん、生活習慣の改善においても、医師の指示をお守りください。
- 緑内障は、自覚症状の乏しい病気です。緑内障の予備軍と指摘された方、40歳以上の方は、定期的に眼科検診を受けてください。
- 点眼薬(目薬)による副作用が現れることがあります。目の異常を感じた時には、すぐに広島県福山市の越智眼科昭和町医院にご連絡ください。
大切な目を守るために

緑内障の患者数は、未受診の方を含めると、国内だけで400万人と推定されています。しかし、そのうちの80%は、ご自身が緑内障であることを知らずに生活していると言われています。これは、緑内障が自覚症状に乏しい病気であること、基本的にゆっくりと進行することなどが影響しているものと思われます。
一方で、長く放置していると失明に至る危険性があり、国内の中途失明の原因としてもっとも多い原因にもなっています。
緑内障の発見の機会となる健康診断で眼圧などの異常を指摘された場合には、広島県福山市の越智眼科昭和町医院で精密検査を受けてください。またもちろん、症状に気づいた時にはすぐに受診すること、リスクが高い人は半年に1回は検診を受けることも重要です。
「物を見る」という私たちの生活・人生と切っても切り離せない機能を損なわないため、失わないため、緑内障を含む目の病気の早期発見と早期治療に努めましょう。
緑内障のQ&A
ただし、手術により、点眼数を減らせるケースも多く見られます。
ほとんどの方が開放隅角緑内障というタイプで、胃腸薬・風邪薬を服用しても問題ありません。閉塞隅角緑内障というタイプの方は多くの薬に注意が必要です。閉塞隅角緑内障タイプは場合によっては緑内障発作が起きてしまうことがありますが、レーザー治療や白内障手術によって、緑内障発作が起きないように予防することが可能です。
緑内障の病型がどちらのタイプなのかは医師にご相談ください。
糖尿病網膜症
糖尿病網膜症とは

糖尿病網膜症とは、糖尿病腎症、糖尿病神経障害とともに、糖尿病の3大合併症と呼ばれる病気です。
糖尿病によって網膜の毛細血管が詰まったり、血管壁に負担をかけることで、網膜を障害します。具体的には、網膜の酸素・栄養不足や眼底出血を招きます。
初期にはほとんど自覚症状がありませんが、進行すると物が歪んで見える、視界が暗くなりかける、視界がかすむ、飛蚊症といった症状が現れます。そして最悪の場合には、失明に至ります。
また糖尿病網膜症の合併症として、糖尿病黄斑浮腫がよく知られています。
糖尿病黄斑浮腫
網膜の中心にある黄斑にむくみ(浮腫)が生じる病気です。
網膜の血管に瘤(こぶ)ができたり、血管から血液中の成分が漏れ出すなどして発症します。血液中の成分が網膜内にたまるため、物が見えづらくなります。
糖尿病網膜症とは
糖尿病網膜症は、単純網膜症、増殖前網膜症、増殖網膜症という過程を経て進行します。
いずれの段階であっても糖尿病黄斑浮腫を合併することがありますが、そのリスクは進行するほど高くなります。
①正常
②単純網膜症常
毛細血管が破れたり、瘤(こぶ)が生じたり、出血をしたりします。血管が破れると、そこから血液や血液中の成分が漏れ出します。
③増殖前網膜症
血管が繰り返し障害されることで、血管壁が厚くなっています。また血管が狭くなったことで、詰まったり血流が低下したりします。
④増殖網膜症
血流が低下して不足した酸素・栄養を補おうと、網膜で新生血管がつくられます。通常の血管よりももろいため、出血を起こす可能性が高くなります。また、硝子体に膜が形成され、その膜が収縮して硝子体と網膜が癒着すると、網膜剥離を起こしやすくなります。
糖尿病網膜症の検査
糖尿病網膜症や糖尿病黄斑浮腫を診断するため、もしくは治療の経過をみるために、主に次のような検査が行われます。
視力検査
指定の距離から、視力検査表を片眼ずつ見て、どの大きさまで見えるか調べます。
見えにくい場合は、検査表に近づいて測定します。
眼底検査
目の奥に光をあてて、網膜を直接観察します。
網膜の血管の様子、出血や黄斑のむくみ(浮腫)の状態を見ることができます。
光干渉断層計(OCT)
網膜は層構造になっており、その層構造を断面的に観察する検査です。
黄斑のむくみ(浮腫)の状態がわかります。
OCTアンギオグラフィー(光干渉断層血管撮影)
糖尿病黄斑浮腫の治療
糖尿病黄斑浮腫に対して、現在行われている主な治療法には以下のものがあります。
抗VEGF薬治療
糖尿病網膜症に伴う糖尿病黄斑浮腫には、VEGFという物質が関与しています。そのため、VEGFの働きを抑えるお薬を目に注射します。
ステロイド薬治療
ステロイド薬には炎症を抑える作用があります。そのため、ステロイド薬を目に注射して、黄斑のむくみ(浮腫)を抑えるようにします。
レーザー光凝固
①直接光凝固
血管にできたコブや血液成分がもれだしている血管にレーザー光線をあて、焼き固めます。
②格子状凝固
黄斑のむくみ(浮腫)のあるところに、格子状にレーザー光線をあてて、むくみ(浮腫)を改善します。
硝子体手術
網膜剥離や硝子体出血が起こっている場合に行われる手術です。眼の中の出血を止め、異常な組織を取り除いたり、はがれた網膜を元に戻したりします。手術が必要な場合、提携病院に紹介させていただきます。
糖尿病と診断されたら定期検診を

糖尿病になった人のうち、糖尿病網膜症を合併するのは30~50%と言われています。そしてさらにそのうちの10%程度が、失明のリスクのある重度にまで進行します。
糖尿病網膜症は、糖尿病の合併症です。予防のためには、糖尿病にならないことが理想です。次に大切なのが、糖尿病と診断されたら、すぐにかかりつけ医で糖尿病治療を開始するとともに、眼科で1年に最低1回は、定期的に検診を受けることです。
糖尿病網膜症は、初期にはほとんど自覚症状がありません。そのため、症状の有無に関係なく検診を受けるようにしてください。
加齢黄斑変性
主に加齢を原因として、網膜の中心にある黄斑で変性(出血・水が溜まる)が起こる病気です。 黄斑が障害されることで、視界の中心部がぼやける・暗く見える・歪んで見える、一部が欠けて見えるといった症状をきたします。またほとんどの場合、症状は片側の目から現れます。
滲出型加齢黄斑変性とは
滲出型加齢黄斑変性とは、目の病気の一種です。この病気では、目の中の脈絡膜(みゃくらくまく)から、から網膜に向かって、新生血管(しんせいけっかん)という通常とは異なる血管が生じます。これらの血管は脆弱で簡単に破れるため、出血や液体の漏れが生じやすく、それが黄斑部の下にたまることがあります。その結果、視界の中心にある重要なものが見づらくなることがあります。
加齢黄斑変性の原因
網膜の奥には、網膜色素上皮、ブルッフ膜、脈絡膜などがあります。加齢黄斑変性では、主に加齢を原因としてこれらの組織が変性することで発症します。 その他、喫煙、高血圧、肥満、遺伝なども発症リスクに影響することがあります。
加齢黄斑変性になりやすい人
加齢
太陽光
太陽光
喫煙
高脂肪食
抗酸化物質の摂取不足
加齢黄斑変性の予防に有効な栄養素
| 推奨される栄養素 | 食品例 |
|---|---|
| 亜鉛 | 牡蠣、牛肉、豚レバー |
| ビタミンC | 緑黄色野菜、緑茶 |
| ビタミンE | 油脂類、アーモンド |
| ベータカロテン | 緑黄色野菜 |
| ω-3多価不飽和脂肪酸 | 魚類 |
食事による適切な栄養補給も重要ですが、不足している栄養素はサプリメントで補うことも考慮しましょう。
加齢黄斑変性の検査
加齢黄斑変性の診断、あるいは治療の経過の確認のため、通常は以下のような検査が行われます。
視力検査
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
眼底検査
目の奥に光を照射し、直接網膜を観察します。この方法で網膜の血管の状態や、出血、滲出の状態を確認できます。
光干渉断層計(OCT)
網膜は層構造になっており、その層構造を断面的に観察する検査です。滲出や新生血管の状態が確認できます。
OCTアンギオグラフィー(光干渉断層血管撮影)
加齢黄斑変性の治療
滲出型加齢黄斑変性に対して、現在行われている主な治療は、次の3つです。
中心窩の下に新生血管があるときに行える治療
抗VEGF薬治療
VEGFのはたらきを抑えるお薬を目に注射します。新生血管の成長やそこからもれ出る血液中の水分を減らします。
光線力学的療法(PDT)
光に反応するお薬を腕の静脈から投与し、弱いレーザーを照射して、新生血管を閉塞させます。この治療が必要な場合は提携病院に紹介となります。
中心窩からはなれたところに新生血管があるときに行える治療
レーザー光凝固
レーザー光線を、新生血管のあるところに照射します。新生血管の成長を止めることができますが、同時に網膜も凝固されるため、照射したところの網膜では、ものが見えなくなります。
定期的な治療の重要性
抗VEGF薬による治療は、症状が改善しても、再発の可能性があるため、定期的な検査と治療が必要です。気が付かないうちに病気が進行し、視力が低下したり、見えにくい範囲が広がることを防ぐためにも、定期的な検査と治療が重要です。
眼精疲労
眼精疲労とは

眼精疲労とは、眼の痛み・疲れ・かすみ・まぶしい・充血などの症状や、頭痛・肩こり・吐き気などの全身症状が現れ、休息や睡眠をとっても十分に回復しない状態をいいます。
休憩や睡眠によって回復する目の疲れ「眼疲労」と区別しています。眼精疲労は、何らかの手を打たなければ、仕事や環境が変わるといった生活の変化がない限り、自然には治りません。不快な症状がいつまでも続き、その症状がさらに状態を悪化させることもあります。さらに、背後に目やからだの病気が隠れている可能性も考えられます。
携帯電話やパソコンなど、目を酷使していませんか?暗い場所でテレビをみたり、電車やバスの中など揺れる状態で読書をしていませんか?コンタクトレンズを何時間くらい装用していますか?
これらが長時間続くと、目に負担を感じます。「ただの目の疲れ」などと軽く考えず、なるべく早く受診し、対策を立てましょう。
眼精疲労の症状
眼の症状
眼が疲れる、重い感じがする
ぼやけたりかすんで見える
眼が痛い、充血する
まぶしく感じる など
眼が疲れる、重い感じがする
ぼやけたりかすんで見える
眼が痛い、充血する
まぶしく感じる など
体の症状
肩こり
頭痛
吐き気
めまい
倦怠感 など
肩こり
頭痛
吐き気
めまい
倦怠感 など
眼精疲労の原因
眼精疲労 眼精疲労の原因は、さまざまなことが考えられます。
検査を進めていく中で原因を探っていきますが、原因を特定することが難しい場合も多いです。
眼精疲労の原因は、大きく4つに分けて考えられています。
眼になにか病気が起きている場合
視環境による場合
体の病気が眼に現れている場合
精神的なストレスによる場合
です。ただし、実際には原因がいくつか重なり、眼の負担が増え眼精疲労になります。
原因と思われる病気を治療したのに眼精疲労が治らないことも少なくありません。
眼精疲労の治療は原因を一つひとつ治療・解決していきます。
眼になにか病気が起きている場合
ドライアイ
ドライアイは目を守る役割をする涙の量が足りなくなったり、涙の性質のバランスが崩れたりすることで目の表面に障害(傷)が生じる目の病気です。目がゴロゴロする、目が重い、目がショボショボする、目が開き辛いなどのほか、充血、目やにが出る、午後になると目がかすむ、視力はいいのになんとなく見辛いなど、さまざまな症状がでます。VDT症候群など、目を酷使する人がなりやすく、しばしば眼精疲労を伴います。
白内障やその手術の影響
白内障は水晶体が濁る病気です。そのため視力が低下したりまぶしさを感じて、眼精疲労の原因となることがあります。
白内障は手術で治せますが、手術後に少し見え方が変わるため、それが眼精疲労の原因となることもあります。
緑内障
緑内障は何らかの原因で視神経が障害され視野(見える範囲)が狭くなる病気で、眼圧の上昇がその病因の一つと言われていますが、最近は眼圧が正常範囲にもかかわらず、視神経の萎縮を起こしてくる正常眼圧緑内障が非常に多いことが分かっております。日本人に最も多い緑内障がこのタイプです。
緑内障をきちんと診断するためには、眼底検査のほか眼圧測定、隅角検査、視野検査などの検査をしなければなりません。緑内障はしっかり治療せずにいると失明することもあります。
眼圧が高いときに頭痛が起きたり、時々モヤがかかったように見え眼精疲労と感じることもあります。
眼瞼下垂
まぶたが垂れ下がってくる病気です。視野の上のほうが見えなくなるので、物を見るときに頭を後ろへ反らすなどしなければならず、眼精疲労の原因になります。
体の病気が眼に現れている場合
風邪やインフルエンザ、更年期障害、自律神経失調症、虫歯や歯周病、耳や鼻の病気などで眼精疲労になることが多く、その他にも高血圧、低血圧、糖尿病、貧血、月経異常などでも眼精疲労が起こることがあります。
視環境による場合


目は使えば使うほど疲れます。社会の情報化が加速度的に進み、目を使う環境‘視環境’はますます過酷になるばかりです。パソコン作業の急増。携帯電話、電子メール、TVゲームなども浸透し、これらの画像情報端末がないと、社会が成り立たなくなりつつあります。シックハウス症候群(住居の建材に含まれる化学物質などの影響による体調不良)やVDT症候群の眼精疲労の関係も指摘されています。その他、
メガネやコンタクトレンズが眼に合っていないために眼精疲労が起きることも少なくありません。メガネやコンタクトレンズは、検査を受けて自分に合ったものを処方してもらいましょう。
また、気をつけなければならないのが年齢とともに近くの物が見えにくくなる老視(老眼)。視力がよい人は遠くが良く見えるから問題ないと考えてしまいますが、近見作業中に遠くを見る時や、遠くから近くに目を移した時にピントが合いにくくなりそのまま無理を重ねると眼精疲労へと繋がります。
精神的なストレスによる場合 職場での不適合、心身症、神経症なども眼精疲労の一因となります。
精神的なストレスが強くなると、不安感が異常に強まり「イライラして落ち着かない」「眠れない」といった精神的なことに現れる一方で、からだに対しても、高血圧、血行不良、胃潰瘍といった多様な病気を引き起こします。その一つとして、眼精疲労が起こることがあります。
眼精疲労の対策
日常の生活や仕事の中においても、自分自身でできる対策があります。
しかし、眼精疲労により生活や仕事に支障が出てくるような場合は、きちんとした治療、管理が必要になります。放置しておくと眼だけでなく全身に影響が及びます。精神的にイライラするなど、心の部分にも関わってきので、なるべく早く診察を受け、対策を立てましょう。
眼精疲労の3つのポイント
眼精疲労を訴える患者さんには、次のような病気や異常が見つかることが多いです。
①病気が隠れていないかチェックする
まずは眼精疲労の背後になにか病気が隠れていないかチェックすることです。視力、視野、眼圧、細隙灯顕微鏡検査、眼底検査などの眼科一般検査で異常が無いか確認し、病気がみつかった場合には、その治療をします。眼精疲労に特効薬はありませんが、アスタキサンチンやビタミンA、ビタミンB群を点眼薬やサプリメントで効果的に摂取すると有効な場合があります。
②視環境をチェックする
室内の照明の明るさや姿勢をチェックしてみましょう。パソコンを使うのであればパソコンの位置などもチェックしましょう。
室内が乾燥したり空調の風が目にあたるとドライアイを引き起こします。その他にも周囲のたばこの煙が原因となることがあります。これらについては職場に相談して調整してもらいましょう。
適度な休息を取りながら行うことや睡眠を十分にとることも大事です。寝不足のときには、眼を使う時間が長くなり休める時間が減りますので、眼が疲れて当然です。
照明は暗すぎず、明るすぎないように調整する
イスに深く座り背筋を伸ばす
空調の風が直接眼に当たらないよう工夫する
パソコン画面は適度な明るさとコントラストに調整する
パソコン作業中はこまめに休憩をとり、眼を休める
③ストレス発散をする
趣味や散歩、スポーツなどで、ストレスを発散しましょう。パソコン作業中などはこまめに休憩をとり、軽い体操をしてみてください。
ストレスがいくつも重なったり長期間続くと、ストレスを解消しようとする意欲までなくなることもあります。そんなときは医師に相談し、治療やアドバイスを受けてください。
飛蚊症

特に明るい場所や白い壁、晴れた空などを見た時に、黒い点・線・糸くずのような、実際には存在しない浮遊物が見える症状です。
視線を動かしても一緒についてきて、瞬きをしても解消されませんが、暗い場所に移動すると気にならなくなります。
飛蚊症の検査
散瞳検査
目の奥の検査(眼底検査)を行うために、散瞳検査が行われます。この検査では、散瞳薬を点眼して瞳を開きます。その結果、患者様はしばらくの間、「まぶしい」「視界がぼやける」「見えにくい」といった症状を経験しますが、これは通常3~4時間続きます。このため、車やバイク、自転車での来院は避けてください。また、開かれた瞳孔は約5~6時間後に元に戻ります。
飛蚊症の原因
眼球の内側の大部分は、硝子体という透明なゼリー状の物質が満たされています。飛蚊症は、この硝子体に何らかの原因によって濁りができることで出現します。その他、強度近視、眼球の打撲に起因する網膜剥離や網膜裂孔によって、飛蚊症が引き起こされることがあります。
生理的な原因の場合
原因の1つに、加齢に伴う硝子体の変性(液化)があります。これにより硝子体の容積が減少することで濁りが生じ、飛蚊症を引き起こします。また硝子体の変性は、硝子体の容積の減少によって網膜剥離を引き起こすこともあり、こちらも突然の飛蚊症の原因になることがあります。
病気が原因の場合
網膜裂孔や網膜剥離などの目の病気が原因となることもあります。
網膜裂孔(もうまくれっこう)・網膜剥離(もうまくはくり)
網膜に裂け目や孔が生じる網膜裂孔、網膜が剥がれてしまう網膜剥離は、いずれも飛蚊症の原因となる病気です。進行すると、視力低下、視野欠損などの症状が現れ、最悪の場合には失明に至ることがあるため、早急な治療が必要です。
なお、網膜裂孔・網膜剥離の原因としては、加齢、強度近視、外傷などが挙げられます。
硝子体出血
糖尿病網膜症、網膜静脈閉塞症、加齢黄斑変性などによって発生した新生血管が破れ、硝子体出血を起こすことで、飛蚊症が出現します。
硝子体出血は、後部硝子体剥離、網膜裂孔、網膜剥離、外傷、くも膜下出血などを原因として発症することもあります。
ぶどう膜炎(ぶどうまくえん)
虹彩・毛様体・脈絡膜で構成されるぶどう膜で、細菌・ウイルス感染、アレルギー反応によって炎症が起こっている状態です。炎症によって硝子体に濁りが生じ、飛蚊症が現れます。
生まれつきの飛蚊症
正常な硝子体には血管が存在しませんが、胎児の時に眼球が作られる過程で生じる硝子体の血管が、何らかの原因によって名残りが硝子体に残ってしまうことがあります。これが硝子体の濁りとなり、先天的な飛蚊症を引き起こします。
飛蚊症の治療
ほとんどの飛蚊症は、病気を伴わない、生理的なものです。その場合は、特に心配はなく、治療も必要ありません。ただ、何らかの病気を原因として飛蚊症が出現していることもあるため、症状に気づいた時は念のために広島県福山市の越智眼科昭和町医院を受診するようにしてください。
原因となる病気が見つかった場合にはその治療が必要になりますが、濁りを直接除去する硝子体手術を行うような例を除き、基本的に保険診療の治療で飛蚊症自体が治るということはありません。
自費診療にはなりますが、レーザー治療によって飛蚊症の濁りを小さくする方法があります。
アレルギー性結膜炎

結膜炎は大きく、細菌性結膜炎、ウイルス性結膜炎、アレルギー性結膜炎に分けられます。
アレルギー性結膜炎は、花粉やハウスダストによるアレルギーによって起こる結膜炎です。花粉・ハウスダストに対して身体が過剰に反応することで、目の充血やかゆみなどの症状を引き起こします。
私たちの生活環境が清潔になり、身体に備わった防御機能が本来の敵以外の物質にまで過剰に反応するようになったことで、アレルギー性結膜炎を含むアレルギー性の病気は増加傾向にあります。
アレルギー性結膜炎の種類
花粉症
スギ、ヒノキ、ブタクサなど、花粉がアレルゲンとなって発症します。
その人にとってアレルゲンとなる花粉が飛散する時期のみ症状が現れることから、季節性アレルギー性結膜炎と呼ばれます(鼻の症状が出ている場合には「季節性アレルギー性鼻炎」)。
体内に入ってきた花粉に身体が過剰に反応し、ヒスタミンなどの化学伝達物質が多量の放出されることで、症状が引き起こされます。
主な症状として、目のかゆみ、充血、異物感、目やにが挙げられます。約70%で季節性アレルギー性鼻炎を合併し、その場合は鼻水・鼻詰まり・くしゃみなどの症状も見られます。
ハウスダストによるアレルギー性結膜炎(通年性アレルギー性結膜炎)
ダニ、ペットのフケ、埃、フケ、カビ(真菌)などのハウスダストを原因として発症します。
近年は気密性の高い建築物が多いため、小まめに掃除を行わないと、これらハウスダストが増えてしまう・体内に入ってしまう可能性が高くなります。
季節を問わず、アレルゲン物質がある限りは症状を引き起こすため、「通年性アレルギー性結膜炎」とも呼ばれます(鼻の症状が出ている場合には「通年性アレルギー性鼻炎」)。
主な症状には、季節性アレルギー性鼻炎と同様、目のかゆみ、充血、異物感、目やにが挙げられます。
春季カタル
アレルギー性結膜炎の慢性重症型を「春季カタル」と呼びます。
“春季”とありますがこれは“若年者”の意で、症状は1年中現れます。強い目のかゆみ、結膜の凹凸、異物感、やけに光がまぶしいといった症状が見られます。炎症が強い場合には、角膜に混濁が生じたり、混濁部分の上皮が剥がれ落ちたりすることもあります(角膜びらん・角膜潰瘍)。
特に、小学生の男子に好発します。またしばしば、アトピー性皮膚炎を合併します。
巨大乳頭結膜炎
適切に装用・管理されていないコンタクトレンズに付着したタンパク汚れに対するアレルギー症状として発症します。
主な症状として、ゴロゴロとした異物感、目やにが挙げられます。重症化した場合には、コンタクトレンズが上方にズレやすくなります。
アレルギー検査
採血によるアレルギー検査(View39)
39項目のアレルギーを1度の少量の採血(0.9mL)で検査することができる血液検査「View39」があります。 検査結果は約1週間後にわかります。
アレルギー性結膜炎の治療方法と対策
早めの対策~初期療法のご紹介~
初期療法は、花粉飛散予測日の約2週前、または少しでも症状が現れた時点で抗アレルギー剤の使用を開始する治療法です。
洗眼薬などによるセルフケア
抗原(花粉・ダニなど)を回避・除去するためのセルフケアをご紹介します。
初期療法
症状の出やすい時期が予測できる季節性アレルギー性結膜炎(花粉症)の場合には、「初期療法」という治療が有効となります。
症状が出る前、アレルゲンである花粉が飛散する約2週間前から(あるいは少しでも症状が出たタイミングで)、抗アレルギー剤(目薬かクリーム)の使用を開始します。
これにより、花粉の飛散が増え、ピークを迎えても、症状を抑えられる可能性が高くなります。
毎年花粉症に悩んでいるという方は、症状が出てからではなく、症状が出る1カ月くらい前に広島県福山市の越智眼科昭和町医院にご相談ください。抗アレルギー剤(目薬かクリーム)は、副作用の少ない薬です。
抗アレルギー剤(目薬かクリーム)+ステロイド点眼薬(目薬)の併用
かゆみなどの症状を軽くするための薬物療法を行います。 抗ヒスタミン薬やケミカルメディエータ遊離抑制薬の抗アレルギー剤(目薬かクリーム)が中心となります。
また重症例では、ステロイド点眼薬(目薬)や免疫抑制点眼薬(目薬)の使用も検討します。
アレジオン®眼瞼クリーム(抗アレルギー剤クリーム)
アレジオン眼瞼クリームは、抗アレルギー作用を持つ眼周囲専用の外用薬です。有効成分として、抗アレルギー薬のアレジオン錠やアレジオン点眼液・アレジオンLX点眼液と同じエピナスチンを含んでいます。 このクリームは、ヒスタミンH1受容体拮抗作用とアレルギー症状を引き起こすメディエーター(化学伝達物質)の遊離を抑制する作用を兼ね備えており、アレルギー性結膜炎によるかゆみや充血の症状を和らげる効果が期待できます。なお、「アレジオン」という名称は、**病変(lesion)を取り除く(A)**という意味から名付けられています。
ドライアイ
ドライアイとは

ドライアイとは、眼球を守るために不可欠な「涙」の量が不足したり、バランスが乱れることで、涙が十分に・均等に行きわたらない病気です。つまりドライアイは、「涙の病気」と言うことができます。
涙によって十分に守られなくなった眼球は、少しの刺激で傷がついてしまうようになり、繰り返していると炎症や視力の低下などにもつながりかねません。
単に目が乾きやすいことを「ドライアイ」と呼ぶなど日常語化していますが、決して甘く見てはいけません。できるだけ早く広島県福山市の越智眼科昭和町医院にご相談頂き、適切な治療を受けてください。
なお近年、パソコン・スマートフォン・エアコンの普及、コンタクトレンズ装用者の増加などを背景に、ドライアイ患者様も増え続けており、その数は国内だけで2,000万人以上と推定されています。
ドライアイの原因
ドライアイの様々な原因をご紹介します。
加齢
加齢にともなう涙量の減少や安定性の低下などが指摘されています。
性別
男性よりも女性の方がドライアイになりやすいといわれています。
乾燥した環境
空気が乾燥する冬場などは、目の表面から蒸発する涙の量が多くなるため、特にドライアイが起こりやすい季節と言えます。
また現在では、自宅、オフィス、公共施設などでもエアコンの使用が当たり前になっており、冬場はもちろん、夏場も空気が乾燥しがちです。加湿器などで湿度を保つ、エアコンの風が直接当たらないようにするなどの対策が必要です
VDT(Visual Display Terminals)作業
パソコンや携帯端末などのモニター画面を見つめる作業を長時間行うと、まばたきの回数が極端に減るためにドライアイが起こりやすくなります。
喫煙
たばこの煙に曝されると、涙の質が悪くなります。
コンタクトレンズ
コンタクトレンズの装用は、涙の蒸発量の増加を招き、ドライアイの原因となります。特にソフトコンタクトレンズは、瞬きの際に目の表面と摩擦が生じるため、炎症・乾燥のリスクが高くなると言われています。また、ソフト・ハード問わず、レンズの汚れや傷は涙の安定性を低下させ、ドライアイのリスクを高めます。
マイボーム腺機能不全(MGD)
まぶたの縁にあるマイボーム腺の詰まりが原因で、油成分の分泌が低下します。
結膜弛緩症
加齢に伴う、結膜(白目を覆う膜)の弛緩のため、眼表面に涙が留まりにくくなり、また、弛緩した結膜と眼球の摩擦により眼表面が傷つきやすくなります。
内服薬の副作用
抗コリン作用のある向精神薬などで、涙の分泌量が減少することがあります。
また防腐剤が入っている点眼液(目薬)の影響で角膜に傷がつくこともあります。
シェーグレン症候群
中年の女性に多い自己免疫疾患で、涙腺や唾液腺などが破壊されて、涙や唾液が分泌されなくなります。
そのため、悲しくても涙は出ません。重症の場合、目が開けられないほどの痛みを伴うことがあります。
ドライアイの症状
目が乾くなど典型的なドライアイ症状だけでなく、様々な症状に悩まされています。
ドライアイの検査
特殊な顕微鏡(スリットランプ)を用い、フルオレセインという染色液を少量点眼して目の表面を観察する検査を行います。涙の安定性、角膜・結膜の状態、傷の有無を調べることができます。
同じ染色液を用いた検査に、涙液層破壊時間(BUT検査)があり、これを同時に行うことも可能です。目を開けた状態で、涙の層が崩れるまでの時間を計測します。
どちらの検査も短時間で終わるものであり、強い痛みなどもありません。
ドライアイの治療
点眼治療
軽症の場合には、目の潤いを維持する点眼薬(目薬)により症状の緩和が可能です。人工涙液やヒアルロン酸製剤、ムチンや水分を分泌促進する点眼薬(ジクアホソルナトリウム)、ムチンを産生する点眼薬(レパミピド)などを、ドライアイのタイプに応じて使い分けます。
涙点プラグによる治療
重症の場合には、涙が排出される「涙点」を、涙点プラグで栓をする治療が有効です。涙が目の表面に長く留まり、ドライアイの改善が期待できます。広島県福山市の越智眼科昭和町医院では、シリコン製の涙点プラグ、液状の涙点プラグをご用意しております。
シリコン製プラグ
直径は0.5〜1.0mm程度で、患者様の涙点の大きさに合わせてサイズを選択します。麻酔をした上で挿入するため、痛みもありません。
定期的にご来院いただき、涙が溢れるようであれば抜くなどして、調整します。 抜かない限り、効果は持続します。
液状コラーゲンプラグ
液状コラーゲンプラグ(キープティア)は、低温では液体ですが、体温付近でゼリー状に固まる性質を持っています。
そのため、涙点に注入後、涙点の大きさにぴったり合う形でゼリー状になり、涙の排出を防ぎます。 ただし、3ヶ月程度で少しずつ分解または排出されるため、効果を維持するためには定期的な注入が必要になります。
乾燥した冬場だけプラグをしたい、といった方におすすめです。
涙点プラグによる治療費用
| 施術時間 | 点眼麻酔:片眼約5分 |
| 治療費用 | 1割負担の場合 片眼 1涙点(約1,100円) 2涙点(約1,500円) 3割負担の場合 片眼 1涙点(約3,300円) 2涙点(約4,500円) |
詳しくは広島県福山市の越智眼科昭和町医院までお問い合わせください。
マイボーム腺機能不全(MGD)のホームケア
温罨法(おんあんぽう:まぶたを温める)
マイボーム腺の脂をとかし、まぶたの血流を改善します。まぶたとマイボーム腺周囲の温度をある程度上昇させ、一定時間保つことが重要です。国際標準の治療として以前から効果が確認されている、自宅でできるケアです。「目が楽になる」「目を開けやすい」「気持ち良い」といった副次的な効果も期待できます。
POINT
・まぶたをじっくり38℃前後で5分間温めます
・温めたあと、まぶたを指のはらでやさしくマッサージします
・1日5分、朝晩の2回行うと効果的です
※変形して固くなったマイボーム腺の脂を溶かすには、36℃以上の温度が必要です。
※「まぶたが濡れない温め方」が最も効果的です。
※花粉症をはじめとしたアレルギー性結膜炎のある方は、目を温めることで目が赤くなったり(充血)目がかゆくなったり(眼掻痺感)することがあります。そのような場合は、広島県福山市の越智眼科昭和町医院とご相談ください。
眼瞼清拭(リッドハイジーン)
眼瞼清拭(リッドハイジーン)は、汚れたマイボーム腺からの脂の排出を促進し、固まった脂や角化物の除去、およびマイボーム腺周囲の細菌の減少を目的として行います。
指の腹を使って、やさしくまつ毛の根元周囲をマッサージすると効果的です。温罨法(おんあんぽう:まぶたを温める)と併用すると、さらなる効果が期待できます。
POINT
・指のはらでまつ毛の根元周囲をやさしくマッサージします
・鼻側から耳側へ(内側から外側へ)一方通行であらいましょう
・温罨法(おんあんぽう:まぶたを温める)のあとで行うとさらに効果が高まります
・洗顔や歯磨き同様、毎日行うと効果的です
悪化要因の除去
長時間のモニター作業、運転など、人は集中している時に瞬きの回数が減少します。モニター作業や運転をする時は、意識して瞬きの回数を増やすようにしてください。また、コンタクトレンズの装用をやめて眼鏡を使用する、あるいはコンタクトレンズをする時間を減らすといった対策も有効です。 その他、涙の状態を悪くする内服薬(降圧剤、向精神薬など抗コリン作用を持つ薬)が原因になることもありますが、ご自身の判断で使用を中止するのではなく、必ず医師に相談するようにしてください。
その他
目の保湿を図るために、加湿器を用いたり、エアコンの設定を変えるなども有効です。市販のドライアイ専用眼鏡の使用やメガネの周りに覆いを付けることも目の周りの湿度を上げるのに有効です。 最近、目に特化した「目もと保潤器EYE MOIST」が出ました。
ドライアイの予防
ドライアイの多くは、VDTの長時間使用などのライフスタイルが影響していることが多いので、日々の注意でドライアイにならない、悪化させないことが大切です。
目の乾燥対策をしましょう
目が乾くと眼精疲労が進みます。目の乾燥を防ぐには次のことを意識しましょう。
また、広島県福山市の越智眼科昭和町医院ではサプリメントとして、サンテウェルビジョンをご用意しています。
・まばたきの回数を意識して増やし、涙で目をうるおす。(※2)
・加湿器をおくなど、部屋の乾燥を防ぐ。最近、目に特化した「目もと保潤器EYE MOIST」が出ました。
・エアコンの風に直接当たらない。
・コンタクトレンズをやめて眼鏡をかけるようにする。
(※2)まばたきの回数を意識して増やし、涙で目をうるおす。
通常、私たちは1分間に20~30回のまばたきをします。しかしモニターに集中している時には、この回数が4分の1に減少してしまうことが分かっています。パソコン作業をする時、TV・動画視聴をする時には、意識的にまばたきの回数を増やし、涙で目をうるおしましょう。
眼輪筋トレーニング
パソコンやスマホの普及により、まばたきが不完全となり、良質な涙に不可欠な水分・脂分が目の表面に行き渡らないために起こるドライアイが増えています。対策としては、NHKの「あさイチ」でも紹介された、眼輪筋トレーニングがおすすめです。特にデスクワークの多い方は、ぜひチャレンジしてください。
パソコン作業の工夫
作業する環境や方法、時間に留意します。
距離を調節する
目とモニターの距離は、40cm以上になるようにします。背筋を伸ばすだけでも、モニターとの距離がとれます。
奥行のない机、高さの合っていない椅子、狭い場所での作業は、この距離を保つことが難しいため、おすすめしません。
また前提として、40cmをあけても文字が読めるように、必要な方は眼鏡やコンタクトレンズを装用してください。
環境を調節する
モニター上を500ルクス以下、手元(書類やキーボード上)を300ルクス以上になるよう調整することで、目の負担を軽減できます。
また、太陽光が画面に当たらないよう、カーテンやブラインドを活用してください。
目を休める
パソコン作業では、20分に1度、20秒ほどでいいので遠くを見て目を休めてください。
休憩をとることが難しい場合には、モニターを見ない仕事をする、窓の外を眺めるといったことでも構いません。
ドライアイQ&A
角膜表面の露出を防ごうとして涙が出ます。
小児近視・小児遠視・斜視
小児の視力について

お子さまの視力は、生まれてから物を見ることで発達します。生後すぐでは0.01程度の視力ですが3歳ごろには0.6程度まで発達し6歳ごろには大人と同じくらいまで成長します。
この視力発達の過程でピントが合っていなかったり、目の位置がずれていたりすると、視力や物を立体的に見る力(両眼視機能)の発達に異常をきたすことがあります。
また、視機能の発達は1歳半をピークに徐々に減衰し、8歳頃までとも言われております。
お子さまの視力の異常は外見では分かりにくく、自分で訴えることもできないため見過ごされやすいのが現状です。
お子さまのしぐさなどで、
以下のような症状が見られましたら、どうぞお気軽にご相談ください
たまに目線がずれる
おもちゃを目で追わない
眩しそうに眼を閉じる
片目を隠すと嫌がる
いつも頭を傾けてものを見る
フラッシュで撮影すると、片目だけ違う色に光って見える
目を細めて物を見る
お子様にこのような異変・癖・しぐさがありましたら、お気軽に広島県福山市の越智眼科昭和町医院へご相談ください。
小児の目の病気

近視・遠視・乱視などの屈折異常、内斜視・外斜視などの斜視、及び弱視が代表疾患です。
これらは早期発見が非常に重要であり、早期治療介入により最終的に良好な治療結果が得られる可能性が高くなります。
屈折異常
近視
近視とは、近くのものを見るときはピントが合いますが、遠くのものはピントが合わずぼやけて見える状態です。
遠視
遠視とは、遠くにも近くにもピントが合わない状態です。お子さまは調節力が強いため無理やりピントを合わせることができる場合もありますが、強い遠視の場合は視力低下、眼精疲労、斜視を伴う場合があります。
乱視
乱視とは、角膜の歪みによって生じ全体的にぼやけて見えるようになります。
斜視
斜視について
ものを見るときは、右目も左目も共に見ようとするものの方向に向きます。 しかし、片方の目が内側や外側または上下など、目標と違う方向を向いている場合あり、その状態を斜視といいます。斜視はお子さまの約2%にみられる小児眼科の代表的な病気です。
斜視の原因
斜視の原因は様々です。生まれつきのものもありますが、遠視などの屈折異常、外眼筋(目を動かす筋肉)や神経の異常が原因で起こる場合もあれば、全身の病気に伴って起こる場合もあります。
斜視の治療
小児の場合
視力の発達に影響することも多いため、できるだけ早期に発見し適切な診断の上、必要であればタイミングを見計らって手術をすることが大切です。
成人の場合
手術でも両眼視機能の回復は望めないため、整容的な改善を目的とすることが大きいです。
弱視
屈折異常弱視
強い屈折異常により、ピントが合わず視力が成長できない状態のときにおこります。
その中でも遠視によるものが多いです。調節麻痺薬(サイプレジンやアトロピン点眼)を使用し精密検査を行い、眼鏡装用による治療を行います。
不同視弱視
屈折異常による左右差が生じ、片眼性の視力障害です。治療は眼鏡装用ですが、場合によっては健眼遮閉(アイパッチ)も行ないます。
斜視弱視
斜視があるため、網膜の中心部分で物を見ていないために視力が成長せずに弱視になっている状態です。治療は屈折矯正と健眼遮閉ですが、斜視手術が必要な場合は弱視を治療してから行います。
形態覚遮断弱視
乳幼児期に先天白内障・角膜混濁・眼瞼下垂などが原因で網膜に適切な刺激が得られずに視力の発達が遮られている状態です。まずは原因疾患の治療を行い、定期検診で・視力の状態を確認します。
小児眼科Q&A
ただし、偽斜視(瞼の形状によって起こる、見かけ上の斜視)は成長とともに解消されます。
状態によって変わることも多いので医師と十分に相談の上で判断しましょう。
それ以前に視力の矯正が必要なケースでは、ハードコンタクトレンズを使用する場合もあります。
色覚異常
色の見え方・感じ方が異なる状態
色覚異常とは、正常な場合と比較して、色の見え方や感じ方が異なる状態を言います。
色覚異常には、遺伝的な要因によって起こる“先天色覚異常”と、加齢や目の病気などの症状として現れる“後天色覚異常”の2種類があり、お子様での検診で指摘される色覚異常の多くは、先天色覚異常となります。
先天色覚異常
国内では男性の20人に1人、女性の500人に1人が先天色覚異常だと言われています。
現時点では有効な治療方法はありませんが、日常生活への支障はほとんどないとされています(ただし、個人差があります)。
白黒に見えるわけではありませんし、まったく色の区別がつかないわけではありません。
そのため、幼いうちは周囲の大人も色覚異常であることには気づきにくいです。
なお、症状が悪化する心配はありません。
ただし、夕暮れ時や悪天候の時などに、赤信号と黄色信号の区別がつきにくいといったケースもあります。
そのため、検査によって早期発見し、状態を把握しておくことが重要です。
色覚異常の種類と症状
色覚異常には大きく次の3種類があります。
同じ色覚異常であっても、人によって症状の強度が異なり、見え方に差があります。
1型色覚異常
L-錐体(赤錐体)に異常がみられます。
青と紫、ピンクとグレー、緑と茶やグレー・黒、橙と黄緑に加えて、ピンクと水色の組み合わせは区別がつきにくいです。
赤い色は、正常な人の10分の1程度の明るさに感じます。
2型色覚異常
M-錐体(緑錐体)に異常がみられます。
1型色覚と同じように、青と紫、ピンクとグレー、緑と茶やグレー・黒、橙と黄緑の組み合わせは区別がつきにくいです。
ピンクと水色は区別がつき、緑は普通の明るさに感じます。
3型色覚異常
S-錐体(青錐体)に異常がみられます。
非常に稀なケースの色覚異常です。
ほとんど正常な状態と変わりませんが、全体的に色がくすんで見えます。
区別がつきにくい色の組み合わせ・条件
色の組み合わせ
色覚異常の方は、次の色の組み合わせの区別がつきにくいとされています。
・赤+緑
・オレンジ+黄緑
・緑+茶
・青+紫
・ピンク+白(またはグレー)
・緑とグレー(または黒)
・赤+黒(※1型色覚異常の方は特に、区別がつきにくいとされています)
・ピンクと青(※1型色覚異常の方は特に、区別がつきにくいとされています)
区別がつきにくい条件
また、次のような条件では、色の区別がつきにくくなります。
・周囲が薄暗く、ものが見づらい
・対象となるものが小さい
・対象となるものの色がくすんでいる
など
色覚異常による影響・注意点
進学・就職への影響
近年では、一部の特殊な事情のある大学や専門学校以外は、色覚異常の方の入学の制限はありません。
また、就職の際の色覚検査も実施されなくなりました。
自動車運転免許についても、ほとんど問題なく取得することが可能です。
ただし、真っ暗な中で瞬時に小さな信号を見分けなければいけない仕事に関しては、適性がない場合もあります。
具体的な職業として、鉄道運転士や航空機のパイロット、船舶の航海士などが挙げられます。
日常生活での注意点
信号に注意しましょう
色覚異常の場合、赤と緑の色の区別が難しい場合が多いため、特に信号の区別には注意が必要になります。
国内の横並びの信号でしたら、配置により区別することも可能ですが、海外では信号の配置が異なる場合がありますので、渡航時の運転ではご注意ください。
当院の色覚異常の検査

広島県福山市の越智眼科昭和町医院では、色覚異常に対して次のような検査を行っています。
検診などで色覚異常を指摘された方や、色覚以上を疑う場合は、まずは一度、当院へご相談ください。
石原式色覚検査(スクリーニング検査)
石原式色覚検査表を用いたスクリーニング検査です。
色のモザイクの中に数字や記号が描かれているので、それを患者様がどのくらい正しく読みとれるかを確認します。
ただしスクリーニング検査となるため、確定診断とはなりません。
PanelD-15により色覚異常の程度を判定
15種類の色相環の色を、色が近い準備並べる検査です。
患者様の色覚異常の種類や程度を確認することが可能です。
網膜剥離
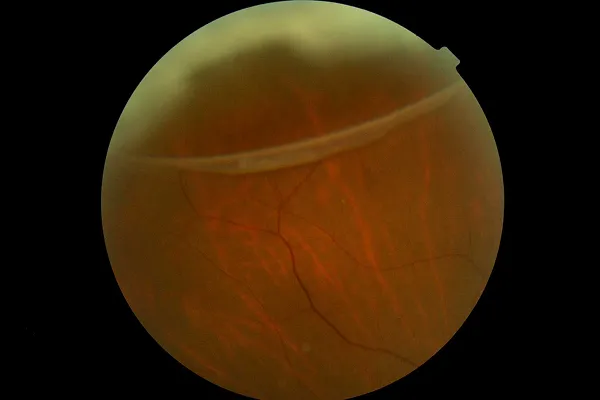
網膜剥離とは、眼底から網膜が剥がれてしまう病気です。飛蚊症、光視症(光っていないのに光が見える)、視力低下などの症状を伴います。 進行性の病気であり、放置していると失明に至ることがあるため、早期発見・早期治療が非常に重要になります。
網膜剥離の種類
網膜剥離は、大きく裂孔原生網膜剥離、非裂孔原生網膜剥離に分けられます。
裂孔原生網膜剥離
網膜に孔(あな)や裂け目が生じ、そこに加齢に伴い液化した硝子体が入り込むことで、網膜が浮く・剥がれるタイプです。主な原因に、加齢、強度近視、外傷が挙げられます。 放置していると、網膜がすべて剥がれてしまうことがあります。
非裂孔原生網膜剥離
裂孔を伴わない網膜剥離であり、さらに以下の2つに分けられます。
牽引性網膜剥離
眼内に生じた増殖膜、加齢に伴い収縮した硝子体による牽引によって、網膜が剥がれるタイプです。主な原因に、糖尿病網膜症が挙げられます。
滲出性網膜剥離
網膜とその周りにある脈絡膜との間に、血液中の水分が溜まることで、網膜が浮き上がり、剥離するタイプです。 主な原因に、ぶどう膜炎が挙げられます
網膜剥離の原因
代表的な原因は、加齢、強度近視、外傷です。その他、糖尿病網膜症、ぶどう膜炎などの病気が原因になることもあります。
加齢
硝子体は本来ゼリー状の物質で満たされていますが、加齢によって徐々に液化していきます。これにより空洞ができたり、網膜の裂け目から漏れ出ることで、網膜剥離を起こすことがあります。硝子体と網膜の癒着、網膜の脆弱化などがあると、より網膜剥離のリスクは高くなります。
強度近視
-6.0Dを超える強度近視がある場合、眼軸長がより長くなるため、網膜が引き伸ばされて脆弱化した状態となります。 網膜剥離の発症リスクを高める原因の1つとなります。
外傷
眼球に直接、あるいは頭部に衝撃を受けることで、眼球が瞬間的に変形し、網膜剥離を引き起こすことがあります。
網膜剥離を疑う症状がある方は広島県福山市の越智眼科昭和町医院にご相談を
網膜剥離は、最悪の場合には失明に至る危険な病気です。
黒い点や線が飛んでいるように見える飛蚊症、実際には光っていないのに光が見える光視症、視力低下などの症状に気づいた時には、すぐに広島県福山市の越智眼科昭和町医院にご相談ください。
広島県福山市の越智眼科昭和町医院では、網膜剥離・網膜裂孔以外にも、眼科全般の病気に対応し、日帰り手術も行っております。どうぞ、安心してご相談ください。



